講者 | 劉軍 復旦大學(xué)附屬上海市第五人民醫院
文 | 玉醬
來(lái)源 | 醫學(xué)界內分泌頻道
胰島素可謂是史上最偉大的醫學(xué)發(fā)現之一。上世紀20年代初胰島素被發(fā)現之前,糖尿病幾乎是絕癥,病人只能靠“饑餓療法”勉強延長(cháng)幾個(gè)月的生命,別無(wú)他法。從1923年提純動(dòng)物胰島素至今,胰島素已經(jīng)過(guò)了多次更新?lián)Q代,效能不斷增強。糖尿病患者接受正規治療后也可獲得類(lèi)似常人的壽命和生活質(zhì)量。
01
胰島素分類(lèi)
按物種來(lái)源
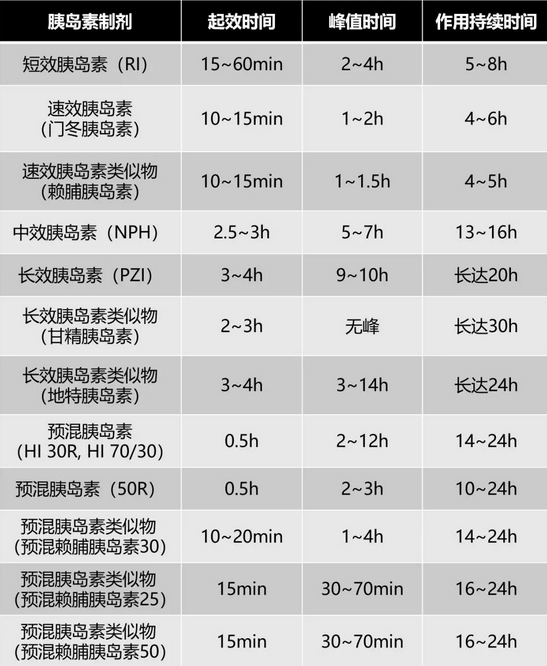
可以分為動(dòng)物胰島素、基因重組人胰島素和胰島素類(lèi)似物3類(lèi)。
按作用時(shí)間
可分為速效胰島素類(lèi)似物、短效胰島素、中效胰島素、長(cháng)效胰島素(包括長(cháng)效胰島素類(lèi)似物)、預混胰島素(包括預混胰島素類(lèi)似物)等。
按作用特點(diǎn)
可分為餐時(shí)胰島素(速效胰島素類(lèi)似物和短效人胰島素)、基礎胰島素(長(cháng)效胰島素類(lèi)似物和中效人胰島素)和預混胰島素(預混胰島素類(lèi)似物和預混人胰島素)。
人胰島素的特點(diǎn)
人胰島素以酵母細胞、大腸桿菌等為宿主合成,與人體自身分泌的胰島素結構完全一致。它還具有免疫原性低、副反應低、使用劑量少(由動(dòng)物胰島素轉換為人胰島素,平均使用劑量減少15%~30%)、安全性高等特點(diǎn)。
人體胰島素分泌是有明顯時(shí)相特點(diǎn)的。進(jìn)餐后,胰島素分泌先是出現一個(gè)低峰(即第一時(shí)相分泌),后有一個(gè)高峰(即第二時(shí)相),再逐漸減少分泌(但始終有分泌),直至下一餐后,循環(huán)往復。但現有的人胰島素制劑并不能很好地模擬生理性胰島素分泌。
胰島素類(lèi)似物的發(fā)明解決了模擬生理性胰島素分泌模式的問(wèn)題。
表1 常用胰島素制劑和作用特點(diǎn)
02
胰島素的個(gè)體化治療
起始胰島素治療的時(shí)機選擇
2型糖尿病(T2DM)血糖控制目標:空腹血糖3.9~7.2mmol/L,非空腹<10.0mmol/L,糖化血紅蛋白(HbA1c)<7.0%。病程短、預期壽命長(cháng)、無(wú)各種嚴重并發(fā)癥的糖尿病患者,建議早期、全面控制血糖長(cháng)期達標。根據個(gè)體情況調整控糖目標,不應一刀切處理。
傳統T2DM治療手段是以控制癥狀為目標,胰島素治療啟動(dòng)較晚,血糖控制不理想,現在多不提倡。目前提倡的胰島素起始治療時(shí)機為:T1DM患者發(fā)病時(shí)即應啟動(dòng),并持續終生;T2DM患者在生活方式和較大劑量多種口服降糖藥聯(lián)合治療后,HbA1c仍大于7.0%時(shí);初發(fā)2型糖尿病HbA1c大于等于9%;新發(fā)糖尿病與T1DM鑒別困難的消瘦糖尿病患者;以及糖尿病病程中(包括新診斷的T2DM)出現無(wú)明顯誘因的體重下降者,均應盡早使用胰島素治療。
需要及時(shí)采用胰島素治療的特殊情況
嚴重急性并發(fā)癥如高滲性高血糖狀態(tài)和酮癥酸中毒以及急性感染,需臨時(shí)換用胰島素渡過(guò)危險期;
繼發(fā)性糖尿病和特異性糖尿病;
合并其他嚴重疾病,如冠心病、腦血管病、肝病等。
胰島素治療模式
理想狀態(tài)下,胰島素治療應模擬生理性分泌模式,以便有效控制全天血糖。胰島素泵可做到這一點(diǎn),但目前不夠普及。維持血糖長(cháng)期達標的胰島素治療路徑如圖2所示:
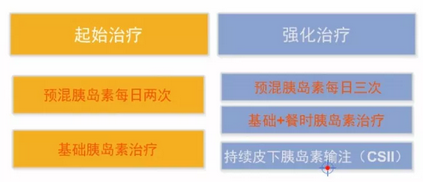
圖2 胰島素治療路徑
常用的起始胰島素治療方案見(jiàn)表2:
表2 起始胰島素治療方案

每日2次預混胰島素可同時(shí)提供基礎和餐時(shí)胰島素,因此能夠全面控制血糖,減少注射次數,平衡療效與方便性,如圖3。
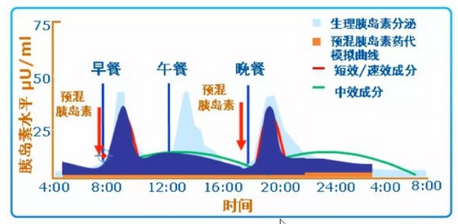
圖3 預混胰島素治療可模擬生理性胰島素分泌
預混胰島素療法舉例:預混人胰島素如精蛋白生物合成人胰島素30R/50R,起始劑量0.4~0.6單位/公斤體重/天,早餐前30分鐘劑量約為1/2日或2/3日劑量,晚餐前30分鐘劑量約為1/2日或1/3日劑量。
一日2次預混胰島素類(lèi)似物的注射方法也有不足之處:
1. 午餐后血糖不好控制。解決方法:午餐時(shí)加用格列奈類(lèi)、α-糖苷酶抑制劑或二甲雙胍;午餐前注射速效胰島素類(lèi)似物或預混胰島素類(lèi)似物。
2. 晚餐前中效成分過(guò)量導致前半夜低血糖,不足導致次日空腹血糖不滿(mǎn)意。解決方法:監測睡前血糖,減少胰島素用量,將血糖控制在5~6mmol/L。
胰島素起始治療的基礎上,經(jīng)過(guò)充分的劑量調整,如患者血糖水平仍未達標或出現反復低血糖,須進(jìn)一步優(yōu)化治療方案。初診嚴重高血糖的2型糖尿病或胰島功能差2型糖尿病患者可采取多次皮下注射(每日3次預混胰島素類(lèi)似物治療或餐時(shí)+基礎胰島素治療)或持續皮下輸注。
根據睡前和三餐前血糖水平,分別調整睡前和三餐前的胰島素用量,每3~5天調整一次,根據血糖水平每次調整劑量1~4單位,直到血糖達標。
常見(jiàn)基礎+餐時(shí)胰島素方案舉例:
起始劑量:未應用過(guò)胰島素者,0.5單位/公斤體重/天;
正在應用其他胰島素治療方案者,全天胰島素總量不變。
劑量分配:
早餐前30min,全天總量的20%;
午餐前30min,全天總量的20%;
晚餐前30min,全天總量的20%;
睡前30min,全天總量的40%。
小結
T2DM患者經(jīng)生活方式和口服降糖藥聯(lián)合治療,若HbA1c仍未達標(>7%),就應啟動(dòng)胰島素治療。
胰島素治療模擬生理性胰島素分泌模式,通過(guò)從起始到強化的個(gè)體化方案選擇實(shí)現血糖的良好控制。預混胰島素同時(shí)改善餐時(shí)和基礎胰島素分泌不足,良好控制空腹及餐后血糖,一種制劑、一支注射筆,簡(jiǎn)單方便有效,是理想的胰島素起始治療方案。胰島素類(lèi)似物可更好地模擬生理性胰島素分泌,使胰島素治療更靈活、豐富。
02
胰島素的使用障礙
并非所有情況下強化血糖控制都可帶來(lái)獲益。以下情況不建議強化血糖控制,而是應適當放寬控糖標準。
不宜強化治療的情況
以下情況強化治療意義不大
終末期癌癥、嚴重的心功能不全;
已有終末期糖尿病并發(fā)癥,如增殖型視網(wǎng)膜病變、腎功能衰竭等。
以下情況強化治療危險增加
有嚴重低血糖病史(不能自理);
1年內低血糖2次以上;
低血糖不能感知;
冠心病或腦血管疾病;
合并用某些藥物影響低血糖反應(如β-受體阻滯劑等);
不能行動(dòng)或獨自生活的病人;
有嚴重低血糖危險的病人,如Addison病、垂體功能低下者等;
酒精中毒和藥物成癮者;
精神病或精神遲緩者。
39健康網(wǎng)(www.39.net)專(zhuān)稿,未經(jīng)書(shū)面授權請勿轉載。

 39健康網(wǎng)
39健康網(wǎng) 2型糖尿病的針劑有那些
2型糖尿病的針劑有那些 日本治療1型糖尿病的藥
日本治療1型糖尿病的藥 適合i型糖尿病的胰島素
適合i型糖尿病的胰島素 口服胰島素1型糖尿病能用
口服胰島素1型糖尿病能用 1克糖需要多少胰島素
1克糖需要多少胰島素 1型糖尿病主要用藥
1型糖尿病主要用藥 2型糖尿病使用的胰島素針
2型糖尿病使用的胰島素針 除了吃藥,加一勺ta或也能減緩糖尿病慢性腎病進(jìn)展!
除了吃藥,加一勺ta或也能減緩糖尿病慢性腎病進(jìn)展! 糖尿病所致不育癥有救啦!救星竟是這味中藥成分
糖尿病所致不育癥有救啦!救星竟是這味中藥成分 荔枝,究竟是“升血糖”還是“降血糖”?別亂猜了,醫生說(shuō)出答案
荔枝,究竟是“升血糖”還是“降血糖”?別亂猜了,醫生說(shuō)出答案 糖尿病致殘?是這個(gè)原因!四個(gè)癥狀需及早重視
糖尿病致殘?是這個(gè)原因!四個(gè)癥狀需及早重視



























